Возрастная макулодистрофия какие продукты рекомендуется
Возрастная макулярная дегенерация (ВМД) – одно из самых распространенных заболеваний, которому подвержены люди старше 40 лет. В мире около 25-30 миллионов человек страдают этим заболеванием. Болезнь проявляется в поражении центрального (макулярного) зрения в результате развития хронического дистрофического процесса, поражающего светочувствительные нервные клетки в центре сетчатки глаза. Этот процесс необратимый, дальнейшее прогрессирование заболевания может привести к частичной потере зрения и даже к полной слепоте.
К группе риска по развитию данного заболевания относятся не только пожилые люди, но и курильщики, злоупотребляющие алкоголем, гипертоники, люди с избыточной массой тела. На развитие заболевания влияет генетическая предрасположенность и этническая принадлежность – чаще болеют люди со светлой кожей и голубым цветом радужной оболочки глаз. По статистике женщины болеют ВМД чаще, чем мужчины.
С возрастом риск развития возрастной макулярной дегенерации увеличивается за счет снижения в тканях сетчатки глаза количества каротиноидов – лютеина и зеаксантина, выполняющих функцию антиоксидантной защитной системы пигмента макулы. Важную роль в системе защиты макулы играют витамины-антиоксиданты С, Е, а также микроэлементы цинк и селен. По результатам последних исследований риск возникновения возрастной дегенерации почти на треть сокращают жирные кислоты Омега-3. Они также замедляют прогрессирование ВМД у больных пациентов на 25%.
Профилактика является самым действенным способом приостановить развитие заболевания. Конечно, существуют специальные лекарственные препараты для профилактики заболевания, однако эффективность натуральных веществ, получаемых из пищи значительно выше. Самым эффективным средством профилактики ВМД является диета, направленная на укрепление защитной системы хориокапиллярного слоя и светочувствительных нервных клеток в области желтого пятна.
Итак, какие же продукты должны обязательно присутствовать в рационе пожилых людей? К сожалению, рацион питания современного человека далеко не всегда соответствует принципам рационального питания. Несбалансированная диета – одна из главных причин развития заболевания.
Во-первых, организм не должен испытывать недостатка каротиноидов. Человеческий организм не вырабатывает каротиноиды – эти вещества мы получаем с пищей. Попадая в кровяное русло, они в конечном итоге накапливаются в глазных тканях: сетчатке (особенно макуле), сосудистой и радужной оболочке глаза, хрусталике. Способность усвоения каротиноидов в пожилом возрасте снижается, в результате зрение страдает от недостатка этих веществ, а также витаминов и минералов. Лютеин мы получаем исключительно из пищи, а зеаксантин может синтезироваться из лютеина непосредственно в сетчатеке глаза. Для эффективной защиты соотношение лютеина и зеаксантина в тканях сетчатки должно составлять 5:1. Лютеин имеет важную особенность – он сохраняет свои свойства после термической обработки продукта.
Антиоксиданты лютеин и зеаксантин в высоких концентрациях накапливаются в желтых и оранжевых овощах овощах и фруктах, так как являются желтыми пигментами, придающими им соответствующую окраску. Причем, чем ярче окраска, тем больше антиоксидантов они содержат. В темно-зеленых лиственных овощах их содержание невелико.
Лютеин – содержится в шпинате, капусте, киви, цуккини, тыкве, сельдерее, болгарском перце, красном винограде, горохе, зеленых бобах, яичном желтке.
Зеоксантин – содержится в шпинате, капусте, яичном желтке, кукурузе, манго, персиках, оранжевом болгарском перце.
В капусте и шпинате лютеин и зеоксантин содержатся в таком количестве, что у людей, потребляющих эти продукты в больших количествах, риск развития ВМД снижается на 90%. Уникальными антиоксидантными свойствами обладают плоды киви. Кроме лютеина и зеоксантина они содержат витамины-антиоксиданты С и Е, причем в оптимальной пропорции, обеспечивающей надежную защиту сетчатки от вредного воздействия свободных радикалов. Следует помнить, что лютеин и зеоксантин разрушаются хлором, поэтому не рекомендуется пить хлорированную воду.
ОМЕГА-3 жирные кислоты – содержатся в жирных сортах рыбы и в небольших количествах в растительных маслах – конопляном, льняном, соевом, из грецких орехов, из семян тыквы и в овощах с темно-зелеными листьями. Длительный дефицит незаменимых жирных кислот может вызвать изменения в макуле.
Цинк – важный элемент в профилактике ВМД. Потребность организма в цинке 10—20 мг в день, хотя некоторые специалисты утверждают, что его требуется в 2-3 раза больше. Много цинка в тыквенных и подсолнечных семечках, в проросших зернах пшеницы, в пшеничных отрубях – около 130—200 мг/кг. Около 30—85 мг/кг — в говяжей печени и морской рыбе: семге, тунце, макрели, сельди.
Селен – обладает ярко выраженными антиоксидантными и иммуномодулирующими свойствами. Много селена в бразильских орехах, жареных свиных почках, семенах подсолнечника. Селеном богаты морепродукты: лосось, тунец, омары, крабы, кальмары, сардины, сельдь, креветки, камбала, мидии.
Другие статьи по теме:
Лютеин предотвращает катаракту и дегенерацию макулы
Растительные лекарственные средства от катаракты
Мучное приводит к ухудшению зрения
Лютеин и зеаксантин в профилактике ВДМ и катаракты
Польза для здоровья омега-3 жирных кислот
Топ 6 продуктов для здоровья глаз и хорошего зрения
Источник
Организм человека постепенно стареет. Появляются морщины на коже, кости становятся хрупкими, снижается острота зрения. В последнем случае у пожилых людей диагностируется возрастная макулодистрофия сетчатки.

Классификация
Макулодистрофия классифицируется по формам. Чаще у пожилых людей диагностируют сухую форму возрастной макулодистрофии сетчатки. Развитие болезни объясняется замедлением обменных процессов в организме человека. Поэтому на поверхности макулы образуются друзы, желтые точки.
В тяжелых случаях, когда болезнь оставили без внимания, развивается возрастная макулодистрофия сетчатки влажной формы. У человека стремительно увеличиваются области атрофии на глазу. Друзы при влажной или неоваскулярной форме заболевания утолщаются. Поэтому появляются отеки, кровоизлияния в глазу.

Влажная форма бывает:
- обычной, область поражения локализуется на субретинальной неоваскулярной мембране;
- смешанной;
- скрытой.
При отслойке пигментного эпителия из-за разрастания сосудов формируется рубцовая ткань. У пожилого человека диагностируют центральную хориальную или рубцовую форму возрастной макулодистрофии. В этом случае зрение не восстанавливается.
Причины возникновения
Сегодня неизвестны точные причины развития возрастной макулодистрофии сетчатки глаза. Но существует ряд факторов, которые провоцируют заболевание:
- вредные привычки — курение, увлечение алкогольными напитками;
- сопутствующие болезни — сахарный диабет, артериальная гипертония, дальнозоркость, близорукость, ВСД.
- предрасположенность на генетическом уровне;
- воздействие ультрафиолетовых лучей на глаза длительное время;
- несбалансированное питание, в результате появляется недостаток витаминов и минералов в организме для нормального функционирования органов;
- перенесенные ранее травмы на глазу;
- наличие офтальмологических болезней;
- половая предрасположенность, возрастная макулодистрофия чаще встречается у женщин;
- лишний вес.
Симптомы болезни
Пожилые люди не сразу отмечают зрительные изменения при сухой форме макулодистрофии. Человек постепенно привыкает к новому состоянию и запускает заболевание, если болезнь распространилась на оба глаза. При дистрофических изменениях на сетчатке появляются симптомы:
- Галлюцинации.
- Трудности при чтении, рассмотрении мелких предметов.
- Искаженность цветовой гаммы.
- Возникновение слепого пятна в центральном зрении.
- При работе требуется дополнительное освещение.

Диагностика
Для диагностики возрастной макулодистрофии используются исследования:
- Визометрия. Определяется острота зрения на каждом глазу.
- Тест Амслера. Человек смотрит на специальную таблицу с точкой в середине. Если линии визуально кажутся кривыми, искаженными, значит, тест положительный.
- Периметрия. Выявляются дефекты в поле зрения. Если появляются пятна перед глазами, диагностируют патологические изменения на сетчатке.
- Флюоресцентная ангиография. Обследуются сосуды сетчатки. Для этого делается снимок.
- Офтальмоскопия. Проводится с целью обнаружения друз, если есть подозрение на развитие макулодистрофии.
- Оптическая когерентная томография. С помощью процедуры определяются структурные изменения на макуле. При сухой дистрофии заметно развитие дегенеративных изменений на сетчатке. Если у человека влажная форма заболевания, на снимке будет виден макулярный отек.
Аппарат для диагностики макулы, оптический когерентный томограф:

Лечение болезни
Полностью восстановить зрение при заболевании невозможно. Главное — вовремя заметить первые признаки. При сухой дистрофии сетчатки для лечения возрастной макулодистрофии офтальмолог назначает:
- Прием антиоксидантов, антоцианозидов, витаминно-минеральных комплексов. Для этого подойдут препараты “Компливит Офтальмо”, “Витрум Вижн Форте”.
- Лекарства с высоким содержанием лютеина: “Лютеин Комплекс”.
- Выполнение расслабляющих упражнений для глаз.
При этом пожилой человек периодически посещает врача во избежание ухудшений.
Влажная дистрофия сетчатки лечится единственным методом — лазерной коагуляцией. В ходе операции разрушались новообразованные сосуды лазером. Но способ лечения не избавлял человека от причины заболевания. Наоборот, увеличиваются шансы повреждения здоровых сосудов и тканей.

Прогноз и профилактика
При своевременном обращении к офтальмологу риск возникновения снижения зрения уменьшается. Полностью зрение не восстанавливается. Но можно предотвратить развитие влажной формы возрастной макулодистрофии.
В целях профилактики заболевания рекомендуется:
- бросить курить;
- меньше употреблять спиртного;
- полноценно питаться;
- защищать глаза на солнце;
- делать перерывы при работе за компьютером;
- ежегодно посещать офтальмолога.
При возрастной макулодистрофии продукты рекомендуется выбирать правильно. Нельзя есть вредные и бесполезные блюда. Лучше отдавать предпочтение фруктам, овощам, отварному мясу. В них больше витаминов, полезных микроэлементов.
В дополнение смотрите познавательный ролик про данное глазное заболевание:
Возрастная макулодистрофия не считается опасной болезнью, если вовремя начать лечение. Зрение сохраняется при соблюдении рекомендаций врача.
Вам диагностировали возрастную макулодистрофию? Расскажите о своей истории. Поделитесь статьей с друзьями в социальных сетях. Будьте здоровы.
Оценка статьи:
Загрузка…
Источник
Общие сведения
В структуре заболеваний глаз значительную роль играют дистрофические процессы, развивающиеся в сетчатке глаза. Понятие «дистрофия сетчатки глаза» является обобщающим и включает широкий спектр заболеваний различного генеза. В зависимости от зоны поражения сетчатки выделяют центральную, периферическую и генерализованную дистрофию. К наиболее часто встречаемым дистрофиям центральной зоны с изменениями в макулярной зоне относится: макулярная дистрофия и Болезнь Штаргардта (синоним «ювенильная макулярная дегенерация» или «жёлтопятнистая абиотрофия сетчатки»).
Некоторые виды дистрофий развиваются в результате генетических мутаций и относятся к наследственным заболеваниям — пигментная абиотрофия сетчатки (синоним «первичная пигментная дегенерация сетчатки» и «первичная тапеторетинальная дистрофия»), обусловленная врожденным дефектом генетического кода; болезнь Штаргардта, вызванная мутацией гена АВСR; наследственные формы дегенерации желтого пятна, белоточечная дистрофия сетчатки и другие. Другие виды дистрофий развиваются вследствие различных возрастных изменений сосудистой оболочки глаза (возрастная дегенерация макулы, синоним «дегенерация жёлтого пятна старческая»).
Ниже будет описана лишь одна из них — макулярная дистрофия (возрастная макулопатия, старческая дегенерация жёлтого пятна). Вначале рассмотрим вопрос дегенерация макулы и заднего полюса, что это? Это прогрессирующее заболевание, в основе которого поражение центральной фотоактивной зоны сетчатки глаза (макулярной области заднего полюса глазного яблока), вызывающее снижение центрального зрения. Как уже понятно из термина возрастная макулодистрофия сетчатки (ВМД) в основе патологического процесса лежат инволюционные изменения, обусловленные старением организма. Что такое макула?
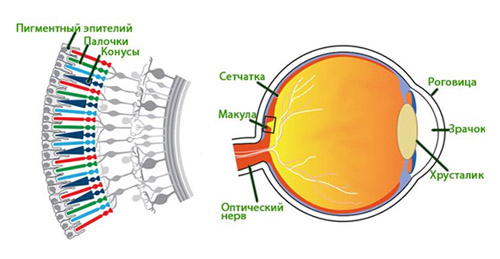
Макула представляет собой небольшой участок в центре сетчатки диаметром от 0,2-0,4 мм на котором встречаются световые лучи, сфокусированные роговицей/хрусталиком глаза. Это наиболее тонкое место сетчатки, которое ответственно за центральное зрение (рис. ниже).

Соответственно, по мере старения при прогрессирующих дистрофических процессах (повреждениях) в области макулы центральная часть изображения на сетчатку не передается (блокируется) и в центре изображения определяется мутный участок. То есть, образы в центре поля зрения размыты, искажены или видно темное пятно. При этом, изображение вокруг этого участка в большинстве случаев остается четким и человек может нормально видеть предметы, которые расположенные сбоку, внизу и вверху, поскольку периферическое (боковое) зрение не нарушено (рис. ниже).

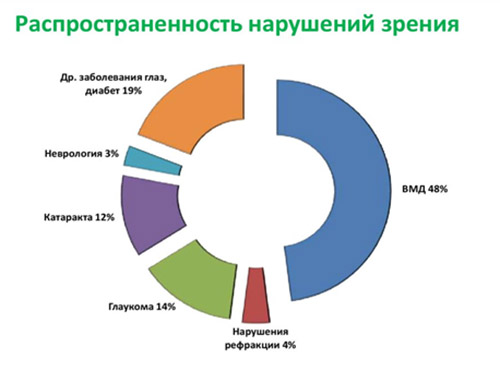
Встречаемость ВМД возрастает с увеличением возраста. У женщин заболевание встречается чаще, а в возрасте старше 75 лет эту патологию отмечают у женщин в 2 раза чаще. По данным ВОЗ у пациентов старшей возрастной группы ВДМ занимает одну из лидирующих позиций среди причин слабовидения (рис. ниже), а поскольку в экономически развитых странах доля населения старшей возрастной группы постоянно возрастает, то и значимость этой патологии является чрезвычайно актуальной. Заболеваемость ВМД в России варьирует в пределах 15-18 случаев/1000 населения.
 Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Патогенез
Единой теории патогенеза ВМД до настоящего времени нет. Рассматривается несколько механизмов патогенеза заболевания, которые дополняют друг друга — первичное старение мембраны Бруха и ретинального пигментного эпителия, обусловленное выработкой продуктов метаболизма, в частности, перекисного окисления липидов в ходе «окислительного стресса»; генетические дефекты; патологические нарушения гемодинамики глазного яблока, обусловленные нарушением кровообращения (при атеросклерозе).
Макулярная дегенерация, по мнению ученых напрямую связана с процессами старения организма — с аккумуляцией продуктов метаболизма в клетках пигментного слоя сетчатки и выраженным снижением его фагоцитарной активности, вызванной облитерацией капилляров сетчатки и нарушениями хориоретинального кровообращения, снижением скорости ретинального кровотока, утолщением и дегенерацией мембраны Бруха. Активация свободно радикальных процессов способствует развитию метаболического ацидоза. Постепенно накапливаясь в тканях, продукты метаболизма вызывают повреждение клеток хориоретинальных структур.
Одним из факторов в патогенезе дистрофических изменений сетчатки является атеросклероз, поскольку у большинства больных выявляются биохимические отклонения, характерные для атеросклероза: повышенный уровень холестерина и β-липопротеинов, измененный лецитин-холестериновый индекс, идентичность поражения мембраны Бруха и фиброзно-эластических тканей глаза при ВМД поражениям мышечно-эластических стенок артерий при атеросклерозе. На этом фоне отмечается инфильтрация стенок сосудов/мембраны Бруха липидами с дальнейшим образованием кальцинозом/друз, формированием атеросклеротической субретинальной бляшки.
Одной из теорий ВМД является генетическая детерминированность с аутосомно-доминантным типом наследования заболевания. Установлено, что вероятность развития ВМД возрастает при полиморфизме по генам CFH, ARMS2.
Значительную роль в патогенезе ВМД имеют местные/общие заболевания сосудов, ухудшающие трофические процессы в структурах глаза (гипертоническая/гипотоническая болезнь) и способствующие формированию дистрофических изменений в области макул, которые, провоцируя сосудистые стазы, нарушают гемодинамику микроциркуляторного русла сетчатки/хориоидеи. Усугубляют течение патологического процесса в заднем полюсе глазного яблока и изменения локального иммунитета.
Способствуют развитию патологических изменений в макуле и биологически активные вещества, которые ускоряют миграцию, адгезию и пролиферацию клеток, выработку других активаторов роста и неоваскулогенез (новообразование сосудов).
В основе образования субретинальных фиброзных мембран лежат общеизвестные репаративные процессы: клеточный митоз/хемотаксис, синтез экстрацеллюлярного матрикса, а также процессы ремоделирования в рубцовой новообразованной ткани.
Классификация
Выделяют две формы ВМД:
- Сухая форма — характеризуется изменениями в пигментном эпителии сетчатки (образованием и последующим скоплением между базальной мембраной ПЭС и внутренним слоем мембраны Бруха, внеклеточных отложений различного размера эозинофильного материала (желтого пигмента) — так называемых друз, что и приводит к нарушению питания сетчатки (рис. ниже).
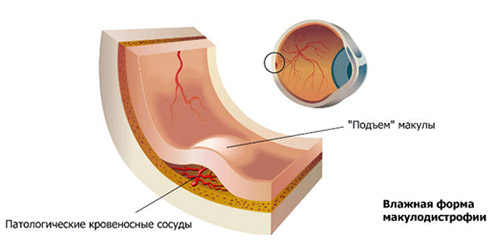
- Влажная форма — характеризуется прорастанием новообразованных кровеносных сосудов через мембрану Бруха в пространство между сетчаткой и пигментным эпителием. Неоваскуляризация сопровождается отеком сетчатки, серозной отслойкой нейро/пигментного эпителия сетчатки и кровоизлияниями (рис. ниже).
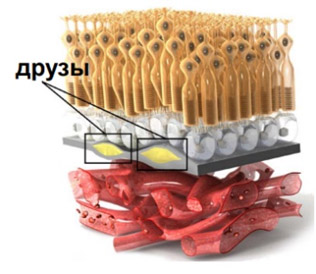
Друзы
Причины
Этиология заболевания достоверно неизвестна, однако прослеживается тесная взаимосвязь ВМД с воздействием ряда факторов:
- Возраст (после 55 лет).
- Генетическая предрасположенность (неблагоприятный семейный анамнез).
- Сердечно-сосудистые заболевания (атеросклероз, гипертония, гипотония).
- Курение.
- Повышенная масса тела (ожирение).
- Воздействие солнечного света.
- Несбалансированный рацион питания с дефицитом omega-3 жирных кислот, витаминов и минералов.
Симптомы
Макулодистрофия при сухой форме в начальной стадии может протекать практически бессимптомно, не вызывая выраженных нарушений зрения. По мере накопления пигмента формируются друзы большего размера и их количество нарастает, что приводит к нарушению питания сетчатки и в этом периоде многие пациенты начинают замечать ухудшения остроты зрения, «затуманивание», нарушения сумеречного и цветового зрения. Сухая форма ВМД, как правило, развивается на одном глазу с частым вовлечением в патологический процесс второго глаза позже. Для этой формы заболевания характерен медленный прогресс.
Симптомы влажной формы ВМД развиваются обычно резко и быстро прогрессируют. Ее проявлениями являются: выраженное ухудшение зрения, различного рода визуальные искажения восприятие предметов (например, прямые линии кажутся прерывистыми, кривыми или волнистыми; объекты кажутся меньше/дальше расположенными, чем на самом деле), деформация букв, символов; плохое различение цветов, «размазанный» дефект в центральном поле зрения в виде полупрозрачного/черного (слепого) пятна (рис. ниже).

При этом в большинстве случаев зрение ухудшается на одном глазу, а на другом оно в течение нескольких лет может быть нормальным, однако позже, зрение нарушается в обоих глазах. Полная потеря зрения практически не встречается, однако пациенты теряют возможность читать и писать, плохо видят, что и является причиной инвалидизации.
Анализы и диагностика
Диагноз устанавливается на основании характерных жалоб пациента, данных исследования глазного дна, полей зрения, результатов флуоресцентной ангиографии сетчатки, теста с сеткой Амслера.
Лечение макулодистрофии сетчатки глаза
Лечение макулярной дистрофии cетчатки глаза включает консервативные и хирургические методы лечения. Однако, до настоящего времени какого-либо специфического лечения «сухих» форм ВМД не разработано.
Лечение сухой формы СМД
В терапии сухой формы используются соединения, которые защищают сетчатку от развития окислительного стресса (антиоксидантные средства) и особую роль в этом направлении отводят каротиноидам – лютеину и зеаксантину, препаратам содержащим микроэлементы/витамины и препаратам, улучшающим микроциркуляцию. С этой целю назначаются препараты, содержащие витамины С, Е, бета-каротин, флавоноиды, полифенолы и др.
В качестве такого витаминно-минерального комплекса назначаются препараты черники, в составе которых содержится высокая концентрация антоцианозидов и биофлавоноидов (Стрикс – сбалансированный комплекс экстракта черники и бета–каротина; Стрикс Форте — препарат, усиленный экстрактом лютеина, витаминами/минералами: витамин А, Е, селен, медь, цинк) по 1-2 таблетки ежедневно на протяжении 1-3 месяцев.
К лютеинсодержащим препаратам относятся: Фокус, Оптикс Форте, Лютеин Комплекс, Нутроф Тотал, Окувайт Лютеин, Оптик Гард, Супероптик, Черника с лютеином, Витус Здоровые глаза и др. Следует учитывать, что к лицам-курильщикам препараты Оптикс Форте и Витус Здоровые глаза противопоказаны из-за высокого риска развития рака легкого, из-за бета-каротина, входящего в состав этих препаратов.
В качестве ретинопротектора для уменьшения проницаемости стенки сосудов сетчатки и стабилизации мембран эндотелиоцитов назначается 5% Аскорбиновая кислота 2 мл в/м на протяжении 5 дней. Дополнительно можно проводить лечение макула дистрофии сетчатки глаза каплями (капли «Эмоксипин» — укрепляют сетчатку, улучшает ее кровоснабжение; капли Рибофлавин — улучшают питание сетчатки глаза; Куспавит и др.). Лечение каплями должно проводиться курсами или при начальной стадии ВМД применять такие препараты следует постоянно.
Лечение макулодистрофии в стадии влажной формы
Возрастная макулодистрофия при влажной форме требует тщательного выбора тактики лечения, которая определяется локализацией, размерами и видом неоваскуляризации. Прежде всего, витаминотерапия (Тиамин, Пиридоксин, Цианокобаламин в/мышечно) длительностью 4-6 месяцев и вышеперечисленные витаминно-минеральные комплексы, содержащие каротиноиды.
Антиоксидантная терапия с целью ингибирования окислительных (свободно-радикальных) процессов, нормализации микроциркуляции в заднем отделе глаза, минимизации повреждающего действия высокоинтенсивного света на сетчатку — Метилэтилпиридинола гидрохлорид (парабульбарные инъекции), Токоферол.
Дегидратационная терапия проводится с целью дегидратации и купирования отека макулярной зоны сетчатки (Дексаметазон, Ацетазоламид, Фуросемид). С целью уменьшения вязкости крови, резорбции экссудата и рассасывания геморрагий в макулярной зоне сетчатки назначаются антикоагулянты и дезагреганты (Гепарин, Эноксапарин и др.). Широко используются препараты-ингибиторы ангиогенеза, действие которых направлено на инактивацию и связывание эндотелиального биологически активного фактора роста «А» (VEGF), который индуцирует рост новообразованных сосудов (Афлиберцепт, Луцентис, Эйла).
Лечение макулодистрофия сетчатки глаза народными средствами
В интернете на ряде веб-ресурсов (форум о лечении заболеваний глаз) можно встретить сообщения о возможности лечения возрастной макулодистрофии различными народными средствами, типа «диагноз макулодистрофия глаза — вылечила, употребляя большое количество черники или вылечила дистрофию сетчатки глаз, перейдя на специальное диетическое питание и т. д.). К сожалению, эффективные народные средства для лечения ВМД отсутствуют.
Скорее лечение народными средствами следует рассматривать как вспомогательный метод терапии и ни в коем случае не заниматься самолечением. При появлении самых первых признаков на возрастную макулодистрофию необходимо срочно обратиться к специалистам. В качестве народных средств можно рекомендовать ввести в рацион питания пророщенные зерновые и бобовые культуры, отвар овса, чернику, зеленые овощи/фрукты, землянику, а также настой мумие.
Доктора
Лекарства
- Лютеинсодержащие препараты с витаминно-минеральным комплексом (Стрикс форте, Оптикс Форте, Фокус, Окувайт-Лютеин, Лютеин-Комплекс, Оптик Гард, Супероптик, Черника с лютеином, Витус Здоровые глаза).
- Антиоксиданты (Метилэтилпиридинола гидрохлорид, Токоферол).
- Препараты для дегидратационной терапии (Дексаметазон, Ацетазоламид, Фуросемид).
- Антикоагулянты и дезагреганты (Гепарин, Эноксапарин).
- Препараты-ингибиторы ангиогенеза (Афлиберцепт, Луцентис, Эйла).
Процедуры и операции
В терапии «влажной» формы ВМД используется метод лазерной стимуляции сетчатки малыми энергиями лазерного излучения (гелий-неоновый лазер), что не приводит в облучаемых тканях к видимым разрушениям, но позволяет добиться эффекта биостимуляции (усиления фагоцитарной активности пигментного эпителия, удаление продуктов распада нейрорецепторов, повышение антиоксидантной активности). Также широкое применение находит лазерная коагуляция сетчатки (криптоновый лазер). Зона коагуляции определяется в каждом конкретном случае.
К высокоэффективным методам деструкции (разрушения) новообразованных кровеносных сосудов относится ФДТ (фотодинамическая) терапия. В основе терапии — использование диодных лазеров и специальных вазосклекозирующих веществ (Вертепорфин, Фотодитазин) с целью проведения избирательной коагуляции сосудов неоваскулярных хориоидальных мембран.
Диета
Специальной диеты при ВМД не существует, однако с целью минимизации риска ее развития и перехода сухой формы во влажную рекомендуется откорректировать рацион питания в сторону увеличения содержания продуктов, богатых омега-3 (рыбий жир, морепродукты), витаминами и минералами — овощи зеленого цвета (зеленый перец, шпинат, сельдерей, капуста, петрушка, укроп, морковь, листья крапивы), фрукты и ягоды (черника, земляника, клубника, цитрусовые). Также необходимо ограничить употребление продуктов с высоким гликемическим индексом.
Профилактика
С целью профилактики развития ВМД рекомендуется:
- В возрасте после 65 лет регулярно проходить обследование у офтальмолога (раз в 1-2 года).
- Антиоксидантная витаминизированная диета.
- Отказ (ограничение) курения и минимизация стрессовых ситуаций.
- Предохранение глаза от прямых солнечных лучей.
Пациентам с ранней сухой формой ВМД целью профилактики развития влажной формы рекомендуется:
- устранение всех факторов риска (соблюдение диеты, отказ от курения, двигательная активность, ношение солнцезащитных очков);
- лечение сопутствующей общесоматической патологии (атеросклероза, гипертонической болезни, сахарного диабета и др.);
- приём поливитаминных комплексов и антиоксидантов.
Последствия и осложнения
Риск развития ВМД на втором глазу варьирует в пределах 5-15%.
Прогноз
При отсутствии своевременного и адекватного лечения в 60-65% случаев у пациентов снижается острота зрения в срок от 6 месяцев до 5 лет.
Список источников
- Астахов, Ю. С. Возрастная макулярная дегенерация. Клинические рекомендации. Офтальмология / Ю.С. Астахов, А.Б. Лисочкина, Ф.Е. Шадричев / под ред. Л. К. Мошетовой, А. П. Нестерова, Е. А. Егорова. – М.: Изд-во «ГЭОТАР-Медиа», 2006. – С. 164–188.
- Ермакова, Н.А. Основные этиологические факторы и патогенетические механизмы развития возрастной макулярной дегенерации / Н.А. Ермакова, О.Ц. Рабданова // Клиническая офтальмология. – 2007. – Т. 8. – № 3. – С. 125-128.
- Возрастная макулярная дегенерация. Приложение к журналу “Офтальмологические ведомости” Американская Академия Офтальмологии, Экспертный Совет по возрастной макулярной дегенерации, Межрегиональная Ассоциация врачей-офтальмологов. СПб., 2009.
- Бойко, Э.В. Молекулярно-генетические основы возрастной макулярной дегенерации/ Э. В. Бойко, С. В. Чурашов, Т.А. Камилова Т.А. // Вестник офтальмологии. – 2013. – N 2. – С. 86-90.
- Кански Д. Приобретенные заболевания макулярной области и связанные с ними состояния / Д. Кански // Клиническая офтальмология: систематизированный подход / под ред. В. П. Еричева (пер. с англ.). – Wroclaw: Изд-во «Elsevier Urban & Partner», 2009. C. 629.
Источник
