Какие продукты полезны для сердца инфаркт

Общее описание болезни
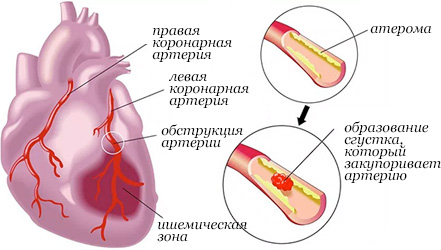
При инфаркте миокарда происходит частичная гибель сердечной мышцы,
приводящая к серьезным нарушениям во всей сердечно-сосудистой системе.
Во время инфаркта миокарда ослабевает или прекращается совсем приток
крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание
для сердца.
Причинами могут быть:
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
Симптомы заболевания:
- 1 Сильная боль за грудиной в области сердца, отдающая часто в
шею, руку, спину; - 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может
проявлять себя по-разному, это заболевание часто принимают за другие
патологии. И только комплексное обследование, включающее проведение
УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный
диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить
функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету,
в которую входят только низкокалорийные продукты. Необходимо ограничить
потребление соли и жидкости. Рекомендуется употреблять жидкие каши,
фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную
нежирную говядину.
Во второй половине реабилитационного периода (через две недели)
принимается все тоже, но уже можно в отварном, а не протертом виде.
Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты,
обогащенные калием. Он усиливает отток жидкости из организма
и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты,
финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от
шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным
биостимулятором. Мед обогащает организм необходимыми микроэлементами
и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение
организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль.
Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами,
а также калий, медь, кобальт, цинк, необходимые для образования
эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра
в день.
Полезно есть репу, хурму,
пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный
рацион морепродукты, так как в них содержится йод, кобальт и медь.
Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
Народные средства лечения инфаркта миокарда
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый
сок смешать в равных частях с медом. Принимать два, можно и три
раза в день по ложке. - 2 Очень полезна смесь черноплодной рябины с медом, в пропорции
1:2. Принимать один раз в день по столовой ложке. - 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать
в свежем виде. - 4 В первые реабилитационные дни очень полезен сок
из моркови.
Свежевыжатый сок нужно пить по пол стакана, с добавлением немного
растительного масла, два раза в сутки. Очень полезно совмещать
морковный сок с употреблением слабого настоя боярышника в качестве
чая. - 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм
корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать
неделю. Данная настойка также хорошо помогает при пониженном гемоглобине.
Принимать по ¼ чайной ложке трижды в день.
Опасные и вредные продукты при инфаркте миокарда
Пациентам, у которых возник инфаркт миокарда на фоне ожирения
нужно полностью пересмотреть свой рацион и в последующем, обратившись
к специалистам составить диету, направленную на постепенное снижение
массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до
полной реабилитации необходимо полностью исключить из своего рациона
жирные, жаренные,
мучные изделия. Запрещено употреблять продукты, приводящие к вздутию
живота: бобовые, молоко, мучные изделия. Полностью противопоказано
на протяжении всего постинфарктного периода употребление жирных
и жареных блюд.
Исключаются из рациона: копчения,
маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные
на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником,
редисом, щавелем, черной
смородиной, так как они помимо калия содержат и щавелевую кислоту,
запрещенную при сердечных заболеваниях.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
9.5
Питание при других заболеваниях:
Источник
Мероприятия по организации правильного питания больного после инфаркта – такая же часть реабилитационной программы, как медикаментозная терапия, лечебная гимнастика, контроль над весом и психическим состоянием пациента. Стараясь организовать оптимальный уход близкие больного человека задаются вопросом: что включает в себя диета после инфаркта – что кушают, пьют те, кто еще недавно был на грани жизни и смерти, как не спровоцировать рецидивы заболевания?
Содержание:
- Основные принципы диеты после инфаркта
- Питание после реабилитационного периода
- Запрещенные продукты для больного после инфаркта
- Полезные продукты после инфаркта
- Осторожно, грейпфрут!
Основные принципы диеты после инфаркта

Диета для такого человека должна быть максимально сбалансированной, содержать полный набор полезных веществ для скорейшего восстановления сердечной мышцы, а также не содержать слишком много калорий, способствовать снижению лишнего веса. Желательно ограничивать употребление соли, жирной пищи, чрезмерного количества жидкости.
Этапы диеты в зависимости от периода реабилитации:
Длится на протяжении недели после приступа. Пациент ест не менее 6 раз, небольшими порциями. Возможные продукты – постная рыба и говядина, паровой омлет, каши, овощные протертые супы, отварная курятина. Под строгим запретом выпечка, копчености, кофе, крепкие напитки, шоколад.
Длится на протяжении последующих 2-3 недель после первого этапа. Питание дробное, не менее 5 раз в сутки, небольшими порциями, в блюдах отсутствует соль. Рацион становится более разнообразным, из него исчезают протертые блюда.
Период рубцевания длится с 4 недели после инфаркта на протяжении нескольких месяцев. Питание остается ограниченным по содержанию соли (3-5 г в день), жидкости (не более литра вместе с супом, чаем и компотом), а также достаточно низкокалорийным. В рацион питания больного добавляют курагу, изюм, чернослив и другие сухофрукты для пополнения в организме запасов калия и магния.
Питание после реабилитационного периода
Окончание реабилитации и рубцевание участка сердечной мышцы, пострадавшей в результате инфаркта, не означает, что больному можно возвратиться к тому образу жизни, который он вел до приступа. С этого времени пациент постоянно находится в группе риска по возвращению рецидивов болезни, и он должен придерживаться определенных жизненных правил.
Принципы питания после реабилитации:
Употребление большого количества свежих, печеных, отварных овощей и фруктов, приготовленных на гриле или на пару. Не рекомендуется овощная или фруктовая консервация, а также слишком сильно пережаренные овощи.
Привлечение в меню продуктов с высоким содержанием клетчатки для повышения насыщаемости простыми блюдами, а также для очищения стенок кишечника – хлеб из муки грубого помола, крупы, овощи и фрукты за исключением очень сладких.
Умеренное употребление белков, для оптимального баланса питательных веществ достаточно съесть за сутки 350-400 г творога, нежирного мяса или рыбы.
Запрещенные продукты для больного после инфаркта
Абсолютно запрещены в щадящей диете блюда и напитки, содержащие кофеин и алкоголь. Вместо привычного кофе лучше перейти на употребление цикория, под запретом так же газированные напитки и коктейли. Для профилактики гипертонии рекомендуется переход на бессолевую диету или использовать блюда с небольшим количеством соли по рекомендации кардиолога. Замена обычной поваренной соли – лечебная соль с повышенным содержанием микроэлементов, в основном калия и магния.
Нельзя включать в свой рацион выпечку с использованием транс-жиров или гидрогенизированных продуктов, полученных из растительных масел. Последствия их употребления негативны: на стенках сосудов такие жиры оставляют отложения в виде бляшек, что приводит к атеросклерозу и рецидивам инфаркта миокарда. Их содержат готовые торты и пирожные, чипсы и кондитерские изделия, а также маргарин и спреды, заменяющие некоторым категориям потребителей сливочное масло.
Полезные продукты после инфаркта

Совершенно не обязательно приглашать диетолога, чтобы составить представление о том, что такое диета после инфаркта – что есть и пить в период после реабилитации. Круг полезных блюд и продуктов определен достаточно четко, главное, придерживаться выбранной линии поведения.
Состав рациона после реабилитации:
Мясо – используются только нежирные разновидности мясопродуктов: курятина, крольчатина, индейка, говядина, дичь. Свинина, гусятина, баранина, а также готовые мясные полуфабрикаты и колбасные изделия не рекомендуется включать в питание.
Жиры – рекомендуются оливковое, кукурузное, подсолнечное масла, и в небольшом количестве натуральное сливочное масло.
Молочные продукты – все виды и сорта молока, кефира, сметаны, сыра должны иметь невысокий процент жирности.
Рыба и морепродукты – полезны все сорта морской рыбы с белым мясом (камбала, треска), жирные виды рыбы (сардины, тунец, сельдь), рыба семейства лососевых (семга, горбуша, кета).
Овощи и фрукты – разрешены практически все овощи и фрукты в свежем, запеченном и отварном виде кроме щавеля, шпината, редьки и редиски.
Мучные и кондитерские изделия – рекомендуется хлеб и хлебобулочные изделия из муки грубого помола, цельнозерновой и бездрожжевой хлеб из ржаной муки и муки с добавлением отрубей. Не полезно употребление пирожных и кондитерских изделий из сдобного теста, приготовленных на насыщенных жирах или сливках.
Напитки – желательно, чтобы напитки были несладкими или содержали минимальное количество сахара (чай, кофе из цикория, фруктовые соки, минеральная вода без газа).
Алкоголь остается под строжайшим запретом до конца жизни больного. Это правило не имеет исключений. Большой вес увеличивает нагрузку на сердечную мышцу, заставляя ее работать с напряжением. После консультации с врачом можно устраивать для пациентов в излишним весом разгрузочные дни с облегченным питанием.
Осторожно, грейпфрут!
Сок грейпфрута исключительно полезен для профилактики и лечения многих состояний и заболеваний. В его состав входят микроэлементы, витамины A, B, P, C, углеводы и органические кислоты. Положительное влияние грейпфрутового сока оказывает свое действие на работу печени, нормализацию артериального давления, выведение камней, профилактику осложнений остеопороза и сахарного диабета.
Грейпфрутовый сок имеет одну очень важную особенность – он очень долго выводится из организма (в течение 2 суток), активно влияя на деятельность печени. Эта особенность влияет на переработку организмом лекарственных препаратов, значительно изменяя их свойства и ожидаемый терапевтический эффект.
Механизм действия сока грейпфрута:
Сок активизирует абсорбцию лекарственных средств сквозь стенки кишечника.
Часть препарата, ранее проходившая транзитом сквозь пищеварительный тракт, активно усваивается, вызывая накопление в тканях организма действующего вещества.
Чрезмерное количество не выведенного вовремя лекарства вызывает передозировку и связанные с этим тяжелые последствия.
Более других подвержены такому действию грейпфрутового сока препараты для лечения патологий сердечнососудистой системы, антибиотики, гормональные средства.
Так, например, лечение аритмии фармацевтическими препаратами на фоне употребления грейпфрутового сока или плодов этого фрукта не будет результативным. Наоборот, нарушения сердечного ритма только усилятся, что неминуемо приведет к инфаркту миокарда.
Снижение нагрузки на сердечную мышцу – главная задача реабилитации после инфаркта миокарда. Оптимально составленная диета поможет получить все необходимые для полноценной жизни питательные вещества.
Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник
Болезни органов кровообращения (кардиоваскулярные, сердечно-сосудистые, ССЗ) – самые распространенные патологии XXI века с высоким уровнем смертности. По данным 2017 года от ССЗ умирает до 17,5 млн человек, из них 858000 – в России. Одна из основных причин возникновения нарушений – неправильный образ жизни: нерациональное питание (фастфуд, еда «на ходу», отсутствие обеда, плотный ужин), условия постоянного стресса, алкоголь, сигареты, и, как следствие – избыточный вес и ожирение. Риск развития сердечно-сосудистой патологии снизится в разы на фоне сбалансированного питания с включением регулярных физических нагрузок и полным отказом от курения и алкоголя.
Какие продукты полезны для сердца
Основа диетических рекомендаций при заболеваниях кардиоваскулярной системы – формирование рациона исключительно из полезных и натуральных продуктов. С точки зрения диетотерапии и диетопрофилактики патологии сердца делят на три основные группы:
- гиперлипидемия – увеличение уровня липидов (жиров) крови;
- артериальная гипертензия (АГ) – стойкое патологическое повышение давления;
- инфаркт миокарда (ИМ) – некроз сердечной мышцы вследствие нарушенного кровотока.
Отсюда и три разных подхода к диетотерапии в зависимости от основных жалоб.
Особенности питания при артериальной гипертензии
На фармацевтическом рынке огромное количество средств, которые позволяют остановить прогрессирование гипертонии. Однако любое лечение бессмысленно без модификации образа жизни. Основные рекомендации для пациентов с АГ:
- нормализация массы тела при его избытке;
- ограничение алкоголя, кофеина и полное исключение курения (особенно больным с тахикардией);
- ежедневная умеренная физическая активность;
- контроль количества поглощаемого натрия (по рекомендации МЗ РФ не более 6 г в сутки соли, или полностью бессолевая диета);
- людям с риском тромбоза (онкология, варикоз нижних конечностей, состояние после операции, другие коагулопатии) рекомендовано увеличить прием воды до 1,5-2 л для разжижения крови;
- включение в ежедневный рацион свежих фруктов и овощей, молочных продуктов с целью увеличения поступления калия, кальция и магния;
- внедрение в рацион пищевых волокон из расчета для начинающих 5 г в сутки с постепенным доведением до 25 г для девушек и 40 г для мужчин при отсутствии противопоказаний.

Для пациентов с сердечно-сосудистой патологией разработана единая диета с энергетической ценностью 2300 ккал/сутки и ограничением потребляемой соли. Человек получает сбалансированное количество питательных элементов (70 г белка, 60 г жира, 400 г углеводов), витаминов группы В, солей магния и липотропных веществ (помогают выведению «вредных» жиров из организма).
При сопутствующей ишемической болезни сердца (ИБС) гипертоникам рекомендована диета антиатеросклеротической направленности: ограничение соли (до 6 г), обогащение продуктами с магнием, калием и витаминами.
При хронической недостаточности кровообращения рацион пополняют калийсодержащими продуктами (сухофрукты, бананы, абрикосы).
Диетотерапия гиперлипидемии
Нарушение жирового обмена сказывается и на внешнем виде человека, и поражает важные сосуды в организме. Избыточное количество липидов в рационе повышает риск возникновения атеросклероза, инфаркта миокарда и инсульта.
Основные принципы профилактики гиперлипидемий:
- Рациональное и дробное питание – четыре-пять раз в день с правильным распределением суточного калоража по белкам, жирам, углеводам и приемам еды. Режим рассчитывают индивидуально для каждого пациента, максимально разнообразный и удобный (с учетом финансовых возможностей и собственных предпочтений).
- Отдавать предпочтение домашней пище, а не фастфудам и кафе.
- Ограничивать квоту жиров в суточной калорийности до 30%. Рекомендовано разнообразить рацион, употреблять в равных частях:
- насыщенные – пальмовое, кокосовое, сливочное, масло какао и животный жир;
- мононенасыщенные – авокадо, оливковое масло, орехи;
- полиненасыщенные – хлопковое, сафлоровое, подсолнечное и соевое масла.
- Контроль за количеством холестеринсодержащих продуктов (не более 300 мг в сутки).
- Углеводы занимают от 50 до 60% от суточной калорийности. Доля простых (легкоусвояемых – сахар, шоколад, питательные батончики, хлебобулочные изделия) не превышает 7-10% от общего количества углеводов. Рекомендовано употреблять их в первой половине дня, более тщательный контроль советуют пациентам с сахарным диабетом.
- Белка в рационе не более 17-18% (снижаем долю животного, растительного увеличиваем до 50%). Есть исследования, рекомендующие два-три раза в неделю употреблять в пищу только белок, который содержится в растениях (фасоль, чечевица, соя). Для получения животных протеинов советуют сделать упор на рыбу и морепродукты.
- Максимально ограничить употребление соли в рецептах. Не секрет, что они задерживают лишнюю жидкость в организме за счет контроля водно-электролитного обмена.
- Добавить в рацион продукты для сердца, обогащенные калием и магнием, чтобы улучшить работу проводящих волокон и центральной нервной системы. Эффективность приравнивается к использованию «Рибоксина» и других метаболических препаратов.
- Мероприятия, направленные на нормализацию массы тела (похудение и дальнейшая профилактика ожирения). Калорийность рациона подбирают индивидуально с учетом пола, возраста и образа жизни (профессии) пациента. Ограничение общего потребления калорий и регулярные физические нагрузки рекомендуют больным с избыточным весом.
Вышеуказанные рекомендации лежат в основе скандинавской («норвежской») диеты, которой пользуются женщины не только европейского региона для контролированного снижения веса и обогащения организма витаминами.
Системная гиполипидемическая терапия подразумевает три этапа, которые максимально отрегулируют обмен жиров:
- Следование вышеуказанным рекомендациям в течение 9-12 недель под контролем показателей крови (липидограммы).
- При улучшении значений рекомендовано дальнейшее снижение количества жиров в рационе до 25%, а общего холестерина до 200 мг/сутки. Мясо ограничивают до 140-160 г в сутки.
- Если нет прогресса, рекомендовано снизить квоту жиров до 20%, а количество потребляемого мяса до 90 г/сутки.
Рациональное питание при инфаркте
Инфаркт миокарда (ИМ) – одна из трех наиболее распространенных ССЗ, для которой особенности питания отличаются в разные стадии развития патологии.
Сразу после приступа тактика медикаментозного лечения направлена на профилактику нарушений ритма и максимальное щажение зоны некроза. Пациенты в этом периоде ослаблены, у них снижен аппетит. Даже при сильной жажде обильное питье не рекомендовано из-за риска перехода жидкости в интерстициальные пространства и развития отека тканей. Корректируют водно-электролитные нарушения, парентерально вводя препараты. Для утоления жажды пациенту предлагают кусочки льда.
Только при стабилизации объема циркулирующей крови (ОЦК) и улучшении самочувствия (через один-два дня) возобновляют прием пищи и переходят на второй этап диетотерапии при ИМ.
С целью максимального снятия нагрузки с сердца, начинают кормить больного с невысоких калорий (1200 ккал, распределенных на 60 г белка, 30 г жира и 180 г углеводов). Пищу готовят в щадящем режиме (вареная, печеная, на пару) без приправ, резких запахов и вкусов с температурой 23-25 °С.
За несколько дней до выписки наступает благотворное время для подготовки больного к расширенному меню (третий этап). Главная рекомендация: продолжать придерживаться меню стационара, соблюдать режим питания и следить за весом.
Основные принципы на третьем этапе:
- повышение калоража до 1500-2000 ккал с адекватным уровнем белка, снижением жира;
- полный запрет алкоголя (хотя бы в первые месяцы после приступа);
- низконатриевая направленность диеты (ограничение соли);
- последний прием пищи за два-три часа до сна.
«Сердечные витамины»
Витамины содержатся в минимальных количествах в организме, однако регулируют работу всех органов и систем. Представители группы В часто назначают при лечении кардиоваскулярных патологий, поэтому в литературе встречается термин «сердечные витамины». Их получают двумя путями: из питания или БАДов. Я, как диетолог, раскрою вам первый путь: необходимое количество и продукты, полезные для сердца.
| Витамин | Суточная потребность (мг) | В каких продуктах содержится |
|---|---|---|
| В1 (тиамин) | 1-2,5 |
|
| В3 | 15-20 |
|
| В5 | 5-10 |
|
| В6 | 2 |
|
| В12 (цианокобаламин) | 2,5 |
|
Вегетарианцы отдают предпочтение водорослям (ламинария или сине-зеленые), пивным дрожжам, соусу мисо и тофу.
Витамин С рекомендован пациентам для укрепления сосудов, в наибольшем количестве содержится в ягодах (смородина, рябина, свежий шиповник, земляника).
Диета при сердечно-сосудистых заболеваниях: общие принципы
Чтобы добиться максимального эффекта и снизить риск прогрессирования патологии, продукты для сердца и сосудов употребляют систематически и комплексно. Во всем мире придерживаются доказательных подходов к диетотерапии:
- Исключают насыщенные жиры. Всемирная организация здравоохранения (ВОЗ) назвала пальмовое, сливочное, кокосовое и масло какао главными факторами риска развития атеросклероза и ИБС.
- Ограничивают трансизомеры жирных кислот (ТИЖК). ТИЖК по большей части содержатся в маргарине, кулинарном жире и во всех сладостях: тортах, печенье, шоколадных батончиках, конфетах, вафлях.
- Еще в 2003 году ВОЗ опровергнуло мнение об атеросклеротическом влиянии холестеринсодержащих продуктов. Исследования подтверждают, что только в 12% случаев источники «холестерина» стимулировали развитие ИБС.
- Ненасыщенные жиры благотворно влияют на все обменные процессы (в том числе в головном мозгу), поэтому их прицельно вводят в рацион пациентов кардиологического профиля. Содержатся в таких продуктах: масло авокадо, энотеры, грецких орехов, рыбий жир. Рыбу с высокой концентрацией ненасыщенных жиров ограничивают до 60 г/сутки при ежедневном употреблении (или по 100 г 3 раза в неделю).
- Белки. Доказательная медицина не рекомендует сокращать уровень протеинов в рационе: расчет ведут в среднем на 1,2 г/кг массы тела. Контролируют качество мясных и рыбных продуктов, преимущество отдают низкожировым («постными») сортам. Рекомендованные источники протеинов:
- мясо – индейка, телятина (молодняк), крольчатина;
- молочные продукты – нежирный творог;
- рыба – лосось, скумбрия, треска;
- яйца – не более четырех штук в неделю;
- бобовые (фасоль, горошек, соя).
Спортсменам, которые увеличивают массу мускулатуры, расчет проводят в зависимости от вида и интенсивности нагрузок.
- Углеводы – долю в суточном калораже увеличивают из-за ограничения квоты жиров. Существуют полезные (сложные) и вредные (простые) углеводы. Предпочтение отдают первым, которые содержатся в цельнозерновых крупах, овощных смесях, зелени. Для подслащивания рекомендовано использовать медовые соусы.
- Вводят в рацион фрукты, полезные для сердца, – бананы, абрикосы, сливы.
- В практике существовал термин «сердечные витамины», что преувеличивало роль тиамина и других представителей группы в терапии ССЗ, однако доказательная медицина опровергла бытующее мнение. Витамины и минералы должны поступать в организм исключительно с пищей, что улучшает усвояемость и предотвращает передозировку.
- Не переедать – основополагающий принцип диетотерапии. Переполненный желудок давит на диафрагму, которая смещается с привычного места и нагружает сердце.
- Не пить избыточно воду. Дополнительная жидкость стимулирует наводнение организма, что негативно сказывается на работе сердца и сосудов из-за увеличения ОЦК.
- Не пересаливать пищу. Факт задержки жидкости солью уже давно доказан и не нуждается в дополнительных подтверждениях.
- Калий нормализует ритм сердца, благотворно влияет на проведение импульса по кардиомиоцитах (для профилактики развития мерцательной и других видов аритмий). Кроме того, польза элемента – в выделении избыточной жидкости из организма. Содержится в сухофруктах (изюм, курага, чернослив), плодах шиповника, свежих абрикосах, тыкве и картофеле.
- Магний снижает возбудимость блуждающего нерва и сосудодвигательных центров, что приводит к гипотензивному эффекту и контролированной брадикардии. Такое свойство используют в диетотерапии кардиоваскулярных нарушений. Микроэлемент содержится в свекле, моркови, черной смородине, грецких орехах и миндале, овсяной, ячневой и гречневой крупах, ржаном и пшеничном хлебе.
Выводы
Адекватное лечение заболеваний системы кровообращения включает в себя не только лекарственную терапию, но и грамотно подобранную диету. Врачи рекомендуют комплексно подходить к лечению патологий и не отождествлять рациональное питание с ограничениями. Разнообразие морепродуктов, растительных жиров и мяса, свежих фруктов и овощей пополняет запас необходимых веществ и препятствует развитию патологий. А комбинация диеты, физической активности и отказа от вредных привычек – залог крепкого здоровья и долголетия.
Источник
