Какие продукты могут вызвать панкреатит

Что такое панкреатит
Поджелудочная железа – часть тела, которая содержит экзокринный клетки вырабатывающие пищеварительный сок, и эндокринные клетки, которые синтезируют гормоны инсулин и глюкагон.
Поджелудочная железа играет важную роль в секреции ферментов, которые помогают переваривать пищу. Когда поджелудочная железа отекает или воспаляется, то перестает выполнять основные функции. Это состояние называется панкреатитом.
В случаях острого панкреатита воспаление поджелудочной железы вызвано желчными камнями.
Хронический панкреатит характеризуется стойким воспалением и периодами усиления и ослабления симптомов, которые развиваются при нарушении режима питания.
Поджелудочная железа тесно связана с пищеварительным процессом, на работу которой влияют предпочтения в еде. Полезные продукты для поджелудочной железы при регулярном употреблении помогут пищеварению и сделают процесс переваривания пищи эффективным.
Что полезно есть при панкреатите
Для профилактики заболевания поджелудочной железы рекомендуется включать в меню продукты, богатые белком и антиоксидантами, с низким содержанием животных жиров:
– постное мясо, мясо кролика, индейка, курица;
– нежирная рыба;
– бобовые;
– свежие кисломолочные продукты;
– фрукты и овощи.
Шпинат, черника, вишня и цельные зерна – продукты, которые помогают пищеварению, борются с воспалением и повышают иммунитет.
Сладости с высоким количеством добавленного сахара, заменяются фруктами, поскольку у людей с панкреатитом высокий риск развития диабета.
Рекомендовано пить воду, которая нейтрализует кислотность в желудке.
Что исключить из рациона при панкреатите:
– красное мясо;
– жирные сорта рыбы;
– переработанные мясные изделия, копчености;
– жареную пищу;
– фаст фуд;
– трансжиры;
– маргарин и масло – молочные продукты с высоким процентом жирности, цельное молоко;
– изделия из белой муки: выпечка и десерты с добавленными сахарами;
– подслащенные напитки.
Жаренная и обработанная пища взывает вспышку панкреатита. Рафинированные продукты повышают уровень инсулина, что повышает риск развития диабета.
Общие принципы диеты при панкреатите
Механическая обработка пищи.
При остром панкреатите или при обострении хронической формы пищу протирают, разваривают или готовят на пару, что уменьшает сокоотделение в желудке.
Температурный режим
Пища подается ни горячей, ни холодной. Оптимальная температура еды 20 – 50°C.
Чувство меры
При панкреатите не допускается переедание, которое создает повышенную нагрузку на поджелудочную железу и пищеварительный трак.
Количество приемов пищи
Дробный прием пищи до 5 – 6 раз в течение дня облегчает работу поджелудочной железы, пища легче усваивается, а болевые ощущения после еды исчезают.
Другие факторы, которые провоцируют обострение хронического панкреатита:
Избегать употребления алкоголя, как основной причины возникновения и развития панкреатита.
Бросить курить. В состав табака входят: никотин, канцерогены, аммиак, угарный газ и формальдегид, которые травмируют ткани и органы. Курение при панкреатите постепенно разрушает структуру поджелудочной железы.
Никотин препятствует выработке ферментов, которые обезвреживают уксусный альдегид – провокатора воспаления поджелудочной железы.
Кофеин негативно воздействует на слизистую и орган в целом. Врачи призывают исключить из рациона кофеиносодержащие напитки. Прием кофе или чая вызывает интенсивную секрецию, которая благоприятствует возникновению панкреатического приступа и возвращению симптомов. Наибольшую угрозу представляет черный кофе, который пьют на голодный желудок.
Необходимость соблюдения диеты
Из-за нехватки ферментов поджелудочной железы, нарушается процесс переваривания пищи, поэтому даже усиленное питание сопровождается снижением массы тела, недостатком витаминов и железа в организме, сухостью кожи, ломкостью ногтей.
При остром или хроническом панкреатите задачи диеты:
– изменение питания с целью предотвращения недоедания, дефицита нутриентов и оптимизации уровня сахара в крови;
– нормализация функции поджелудочной железы;
– защита желудка и кишечника от агрессивных продуктов питания;
– снижение активизации желчного пузыря и предупреждение заболеваний печени.
_____________________
Ставьте лайки и подписывайтесь на канал!
Источник
Панкреатит – это болезнь, при которой наблюдается воспаление и неправильное функционирование поджелудочной железы (большая железа, принимающая участие в пищеварении и обеспечивающая переработку пищи в форму, которая усваивается организмом). Существует две формы панкреатита: острая форма (внезапное и короткое воспаление) и хроническая форма (длительное воспаление). Панкреатит обычно является следствием камней в желчном пузыре и хронического алкоголизма.
Отказ от продуктов, вызывающих панкреатит
1
Откажитесь от чрезмерного употребления спиртного. Существует очень четкая связь между чрезмерным употреблением алкоголя и панкреатитом. Если вы склонны к возникновению панкреатита, первое, что вы можете сделать для своего организма, это снизить потребление спиртного. Примерно 7 из 10 случаев хронического панкреатита вызваны длительным алкоголизмом.[1]
- Сигареты усиливают негативный эффект алкоголя на панкреатит, поэтому вам также стоит бросить курить.
- Если вы или человек, которого вы знаете, страдаете алкоголизмом, возможно, вам стоит обратиться за помощью. Обратитесь в реабилитационный центр или группу анонимных алкоголиков.[2]
2
Узнайте о связи желчных камней и панкреатита. Желчные камни являются одной из основных причин возникновения острого панкреатита. Они возникают из-за скопления большого количества холестерина в желчи (вещество в печени, которое способствует эмульгированию жиров).[3]
3
Откажитесь от жирной и жареной пищи. Если вы склонны к панкреатиту, тогда вам стоит отказаться от всего, что содержит насыщенные или транс-жиры. В частности, если вы восстанавливаетесь от приступа панкреатита, жирная пища может привести к повторному приступу.[4] Старайтесь избегать следующей пищи:[5]
- жирное мясо, вроде субпродуктов, бекона, пепперони и салями
- жирная пища, вроде бургеров и жареной картошки
- пища с высоким содержанием транс-жиров, например, упакованные хлебобулочные изделия, продукты быстрого питания и замороженная пицца
- цельное молоко, йогурт и сыр
4
Сведите к минимуму потребление продуктов с большим содержанием быстрых углеводов. Продукты, насыщенные быстрыми углеводами, увеличивают ваш уровень триглицеридов (количество жира, переносимого в крови), из-за чего могут появиться желчные камни и панкреатит. К такой пище относятся сладости и высококалорийные напитки. Особое внимание следует обратить на следующие продукты:[6]
- сладкая вода
- торты, печенье и пироги
- конфеты
- полуфабрикаты, например, варенье и некоторые начинки
5
Не садитесь на жесткую диету. Если вы пытаетесь похудеть, делайте это постепенно, иначе ваш организм может не выдержать. Быстрая потеря веса может привести к тому, что ваша печень начнет вырабатывать холестерин в большом количестве, а это в свою очередь может привести к возникновению камней в желчном пузыре.[7]
Пища, улучшающая состояние панкреатита
1
Ешьте много продуктов из цельного зерна. Продукты из белой муки сильно увеличивают уровень триглицерида (количество жира, переносимого в крови), а это может вызвать приступ панкреатита. Откажитесь от белого хлеба, каш, риса и макаронных изделий, изготовленных из рафинированной белой муки. Вместо этого отдайте предпочтение аналогам этих продуктов из цельного зерна.[8]
2
Ешьте много фруктов и овощей. В частности, вам стоит перейти на пищу, богатую витамином В и железом (например, зеленолистные овощи). Большинство фруктов и овощей содержат большое количество антиоксидантов, которые помогают предотвратить приступ панкреатита.[9] Уделите внимание следующим продуктам:[10]
- зеленые овощи
- ягоды и вишня
- помидоры
- тыква
- болгарский перец
3
Пейте много воды. Национальный панкреатический фонд рекомендует людям, которым был поставлен диагноз панкреатит, всегда носить с собой бутылку с водой, дабы избежать обезвоживания (оно может вызвать приступ панкреатита). Вы также можете брать с собой Gatorade и прочие спортивные напитки, но остерегайтесь напитков с большим содержанием сахара.[11]
Советы
- Чтобы снизить риск возникновения панкреатита, вам стоит начать регулярно заниматься физическими упражнениями и бросить курить.
- Проконсультируйтесь с врачом по поводу диеты, если считаете, что у вас может возникнуть панкреатит.
Об этой статье
Эту страницу просматривали 3427 раз.
Была ли эта статья полезной?
Источник
Панкреатит – это воспаление поджелудочной железы, которое сопровождается болью, тошнотой, кислой отрыжкой, диареей, метеоризмом.

Для его лечения рекомендуется придерживаться специальной диеты. От многих продукт необходимо отказаться, особенно в период обострения:
Мясные продукты
Запрещено употреблять жирные виды мяса. Копченые, вяленые, сырокопченые колбасные изделия под абсолютным запретом.
Мясо (даже постное и рыбу), приготовленное с большим количеством пряностей, тоже есть нельзя. Оно стимулирует работу поджелудочной железы, вызывает боли и тошноту.
Частое банальное поедание таких продуктов даже в период стойкой ремиссии способно спровоцировать приступ. Подойдет для диеты при панкреатите мясо птицы, кролика, индейки в тушеном или вареном виде.
Рыбные продукты
Рыбу полностью исключают из рациона во время обострения хронического панкреатита. После прохождения лечения ее вводят небольшими порциями.
Предпочтение следует отдавать паровой или запеченной рыбе. Выбирать исключительно нежирные сорта. Опять-таки – любые консервы, а также соленая, копченая рыбы под запретом даже во время ремиссии.
Супы
Супы при таком заболевании должны быть постными, нежирными, лучше всего – овощными. Жирные бульоны на свином мясе, рыбе, курице, грибах вызывают активную выработку поджелудочного сока, что заставляет железу работать и способствовать воспалению.
Хлеб и булочки
Свежие, сдобные изделия перевариваются организмом при участии большого количества ферментов, которые вырабатываются поджелудочной железой. Поэтому их исключают из питания, вместо булочек рекомендуется употреблять сухари.
Сладости
Исключаются из рациона полностью. Сахара, поступающие в организм, перерабатываются исключительно ферментами поджелудочной железы, многократно повышая нагрузку на этот орган.
При воспалительном процессе сахар вызовет дополнительный приступ боли. Конфеты, торты, пирожное, шоколад – все запрещено.
Яйца
Запрещено употреблять яйца в вареном и жареном виде, а в период обострения их полностью исключают из рациона. В желтке яйца содержится много холестерина, который сложно усваивается организмом.
Овощи
Капуста, шпинат, томаты, редис, редька, свекла запрещены. Они вызывают метеоризм, содержат кислоты, которые раздражают пищеварительную систему.
Остальные овощи можно, но их едят в вареном или тушеном виде.
Фрукты
Запрещено употреблять фрукты с высоким гликемическим индексом: бананы, виноград, финики. В них содержится большое количество природных сахаров, которые в организме превращаются в глюкозу. А для переработки глюкозы необходимы панкреатические ферменты.
Любые сырые фрукты не рекомендуются, так как они содержат много кислот, раздражающих пищеварительную систему.
Молочные продукты
В кисломолочных продуктах них содержится много молочной кислоты, поэтому в период воспаления железы от них рекомендуется отказаться.
Соусы
Кетчуп, майонез, соевый соус, сметана образуют дополнительную нагрузку на поджелудочную железу, что вызывает дополнительные боли, тошноту, головокружение.
Орехи и семечки
Содержат большое количество жиров и обладают высоко питательностью. Для их переваривания необходим ряд ферментов. Они вызывают нагрузку на железу и способствуют новому приступу.
Для успешного лечения панкреатита необходимо придерживаться диеты. Если этого не делать, продолжать есть запрещенные продукты, то это способно вызвать некроз тканей и привести к летальному исходу.
Источник
Источник
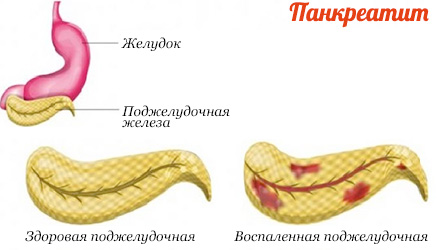
Общее описание болезни
Панкреатит – воспалительное заболевание поджелудочной железы.
Предпосылки развития панкреатита
- желчнокаменная болезнь;
- интоксикация алкоголем;
- травмы;
- воспалительное заболевание двенадцатиперстной кишки;
- прием отдельных видов лекарств;
- нарушения обмена веществ, которые передаются по наследству;
- болезнь соединительной ткани;
- дивизум поджелудочной железы;
- высокие уровни кальция или жиров в крови;
- кистозный фиброз;
- употребление наркотиков.
Общие симптомы панкреатита
- острая сильная боль в области живота или «опоясывающая боль»;
- проявления интоксикации (тошнота, лихорадка, рвота, снижение аппетита,
общая слабость); - испражнения с не переваренными кусочками пищи;
- оттек;
- некроз;
- фиброз или нагноение.
Виды панкреатита
- 1 Острый панкреатит: острая боль
внезапного или длительного характера в верхней части живота (длиться
несколько дней), может проявляться после приема пищи, чувствительность
и вздутие живота, рвота, учащённый пульс, лихорадка, тошнота. - 2 Хронический панкреатит (развивается
в случае длительного злоупотребления алкоголем и при повреждении
панкреатитных каналов): рвота, тошнота, жидкий стул, потеря веса,
брюшная боль. - 3 Наследственный панкреатит (передается
по наследству).
Возможные осложнения при панкреатите
- ложная киста на поджелудочной железе;
- панкреонекроз;
- абсцесс поджелудочной железы;
- панкреатогенный асцит;
- диабет;
- легочные осложнения.
Полезные продукты при панкреатите
При острых приступах панкреатита первые три дня рекомендуется ограничить
количество принимаемой пищи, а по возможности вообще воздержаться
от еды, употребляя небольшими глотками минеральные воды «Боржоми»,
«Ессентуки № 4», «Славяновская», «Смирновская». Начиная с четвертого
дня принимать пищу небольшими дозами и не менее шести раз в день.
В суточном рационе количество жира должно составлять не более
60 грамм. Меню лучше базировать на принципах полноценного питания,
без кулинарных изысков, включать в него теплые блюда, приготовленные
в духовке или на пару.
Из продуктов рекомендуют:
- некислые молочные продукты (ацидофилин, кефир, некислый и нежирный
свежий творог,
простокваша, неострые виды сыра, творожная паста); - нежирные сорта мяса (телятина, говядина,
курица, кролик, индейка) в виде приготовленных на пару кнелей,
фрикаделек, котлет, суфле, вываренного мяса; - нежирные сорта рыбы (судак, щука, треска, навага, лещ, сазан)
в паровом или отварном виде; - подсушенный белый хлеб, сухари;
- овощные и крупяные слизистые супы (без капусты);
- растительное или сливочное масло (добавляя в готовые блюда);
- крупы (овсяная, рисовая, манная и гречневая
в виде протертой, жидкой каши); - отварная лапша или вермишель;
- отварные, протертые овощи, соки или пюре из них (морковь, тыква,
картофель, кабачки, цветная капуста, свекла); - запеченные, протертые фрукты (сухофрукты, яблоки без кожуры),
желе, компоты, некислые соки,
кисели, желе, мусс, фруктово-ягодные подливы; - некрепкий сладкий чай,
отвар черной смородины, шиповника; - продукты с повышенным содержанием аскорбиновой кислоты (баклажаны,
абрикосы, горошек зеленый, арбуз,
кабачки, бананы, брусника, сладкий виноград, дыня); - продукты с повышенным содержанием ретинола (печень, черемша,
калина, угорь, капуста брокколи, батат, морская капуста, брынза); - продукты с повышенным содержанием биофлавоноидов (черника, черная
смородина, каперсы, какао, клубника, большинство сортов чая); - продукты с повышенным содержанием витаминов группы В (тёмно-зелёные
овощи, бурый рис, арахис,
почки, проростки пшеницы); - продукты с повышенным содержанием калия
и кальция
(персиковая и абрикосовая курага, сушеная вишня, чернослив, изюм,
сушеные груши и яблоки).
Народные средства при панкреатите
- свежевыжатый сок из моркови и картофеля
с кожурой (двести грамм за полчаса до завтрака), принимать в течении
семи дней, сделав перерыв в неделю, повторить курс дважды; - отвар из плодов аниса, корня одуванчика,
травы горца птичьего, травы чистотела,
кукурузных рылец, фиалки трехцветной (две чайные ложки смеси на
полулитра кипятка, проварить три минуты) принимать три раза в
день, до еды в течении 14 дней.
Опасные и вредные продукты при панкреатите
Из рациона следует исключить или существенно ограничить такие продукты,
как: соль, алкоголь, жирные, жареные или острые блюда, кислые соки,
специи (чеснок,
лук, хрен, уксус, горчицу), копченые продукты, свежий хлеб, бараний,
свиной жир, сдобное тесто, крепкие бульоны (куриные, мясные, рыбные,
грибные), борщ, щи, жирные сорта рыбы и мяса, жирную сметану, яйца,
редьку,
бобовые, редис, белокочанную капусту, щавель, шпинат, соленья, сладости,
пряности, маринады, перец, колбасы, сало,
консервы, сливки.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
10
Питание при других заболеваниях:
Источник
